脊椎脊髄/側弯センター
脊椎脊髄センター開設から脊椎脊髄/側弯センターに生まれ変わるまで
2018年度から、京都大学医学部附属病院で脊椎を専門として診療に従事していた谷田司明医師が赴任しました。谷田医師は、一般的な成人脊椎疾患のみならず小児脊椎疾患治療にも精通しており、”人生100年時代に寄り添う脊椎・脊髄治療” をモットーに小児から成人まで全世代の脊椎疾患に対応してきました。谷田医師赴任以降、県立総合病院と前小児保健医療センターの両病院での脊椎疾患症例が増加してきたことに伴い、2021年に脊椎脊髄センターが滋賀県立総合病院に開設されました。そして、2025年1月からは、両病院が統合することで、全世代の脊椎疾患を同一施設内で包括的に診療できるようになったため、脊椎脊髄/側弯センターと新たに名称変更させていただきました。また、同一施設内で両病院での脊椎疾患に精通したスタッフが対応できるようになり、患者さんによりご安心いただける診療・治療がご提供できる環境が整いました。患者さんそれぞれのニーズ、背景を熟考した上で、保存的治療から外科的治療まで幅広く提供しています。特に滋賀県の患者さんには、遠方に行かなくても自宅の近くで質の高い医療を安心して受けることができるよう、スタッフ一同、日々技術、知識を高めています。また、県内のみならず県外からの患者さんにも対応していますので、ご遠慮なく当センターに問い合わせてください。さらに、患者さんと共に歩んだ治療成績をデータとしてまとめて国内外に学会発表で発信し続けるとともに、論文として形に残すことで未来の医療への貢献に役立ちたいと考えています。

代表的な疾患と治療方針
1. 小児脊椎疾患
小児脊椎疾患は現在の状態を見ているのではなく、患児の数十年後の未来の状態も考えて治療に当たらなければなりません。変形が軽度であれば、経過観察や装具療法といった保存的加療で可能ですが、変形が高度になると手術加療が必要になります。より良いタイミングで手術を行えば、比較的侵襲が小さく、良好な矯正が可能となります。もちろん、脊椎の成長を度外視して固定術をすることは避けなければいけませんので、早期発症の脊椎変形に対してはギプス、成長温存手術(Growing rod、Shilla変法など)で対応します。歴史的に小児保健医療センターは脳性麻痺や骨系統疾患患者に対応してきたため、高度な脊椎変形に対しても積極的に治療に介入しています。
手術は、神経モニター、ナビゲーションシステム、時には3Dモデルを作成して、安全なインプラントの設置を基に矯正を行っています。また、被曝量を徹底的に減らし、身体に優しい手術を実現しています。
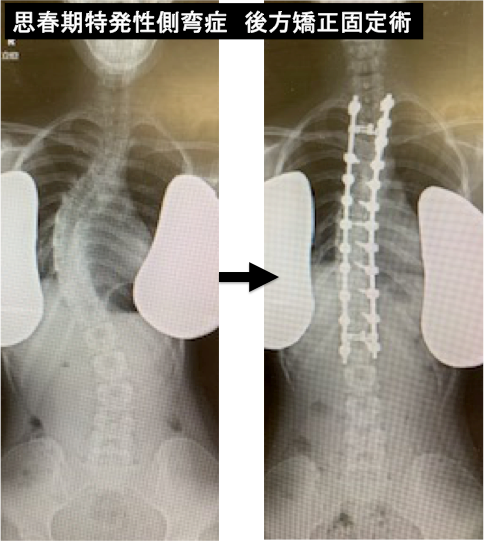



小児脊柱変形の遺残
小児期に手術適応があったにも関わらず、諸事情で小児期に手術を受けられなかった患者さんが成人期になって受診されることもあります。人生の中のどのタイミングでも手術を受けることは可能ですが、加齢とともに脊柱変形が増悪して身体が硬くなるため、脊柱変形や疼痛をコントロールするのに相対的に身体への負担やリスクの高い手術が必要となります。すぐに手術を決断する必要はありませんが、定期的に受診していただく中で、患者さんにとってより良いタイミングで手術が受けられるように寄り添いたいと考えています。

2. 成人脊椎疾患
まずは投薬、ブロック注射による保存的治療で経過を見させていただきます。しかし、保存的加療では十分に疼痛がコントロールできず、日常生活動作に不自由されている場合は手術を提案させていただいています。腰部脊柱管狭窄症、頚椎症性脊髄症、椎間板ヘルニアなどの慢性期疾患のみならず、脊椎骨折や脱臼といった外傷、悪性腫瘍の脊椎転移や化膿性脊椎炎などの急性期疾患にも対応しています。麻痺を生じている場合は、永続的な麻痺が残存しないように、できるだけ早期に緊急手術を行います。また再手術例も多く手掛けており、以前に脊椎手術を受けられた後に上肢痛や下肢痛、頚部〜腰背部痛などが遺残されている場合や再燃された場合も、ご相談していただければ尽力致します。
(1) ブロック注射、トリガーポイント注射
仙骨硬膜外ブロック注射、神経根ブロック注射、仙腸関節ブロック注射、椎間板ブロック注射、椎間関節ブロック注射、上臀皮・中臀皮神経ブロック注射などがあります。痛みの場所や症状に応じて行います。特に神経根ブロック注射は、脊椎のどのレベルから痛みが発しているのかを見極めるために行なうため、治療というより診断のために行います。
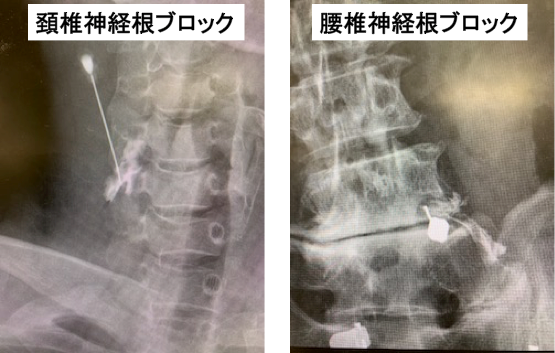
(2) 手術療法
手術に関しては、できるだけ生理的な脊椎の動きを保持できるよう、非固定術を選択するようにしています。必要に応じて顕微鏡や内視鏡を使用しています。ただ、不安定な脊椎や、バランスを崩した体幹を有する患者さんにはインプラントを使用した固定術を提供させていただいています。
➊腰椎椎弓切除術
できるだけ椎間関節を温存するためトランペット状に椎弓、関節突起を削ります。

❷ 頚椎椎弓形成術、椎間孔拡大術
術後の軸性疼痛(後頚部痛)や首垂れ症をできるだけ予防するために、第2頚椎、第7頚椎に付着する筋は付着部を温存して手術を行っています。


❸ 胸腰椎固定術
腰椎後方椎体間固定術(Posterior Lumbar Interbody Fusion; PLIF, Transforaminal Lumbar Interbody Fusion; TLIF)、前後同時固定術(Latelal Interbody Fusion; LIF)を適宜使い分けています。LIFは側腹部を切開しますが、低侵襲で大きなケージを椎間板に設置することが可能であり、特に多椎間固定や成人脊柱変形の矯正に有用です。高齢化社会になった昨今、加齢性変化による脊柱変形が生じて、労作性腰痛や腰痛性跛行(しばらくの時間立位をとっていたり、歩行していると、腰が重だるくなったり、腰痛が生じるため、腰を丸めて休憩してしまう)に悩んでいる方も少なくありません。
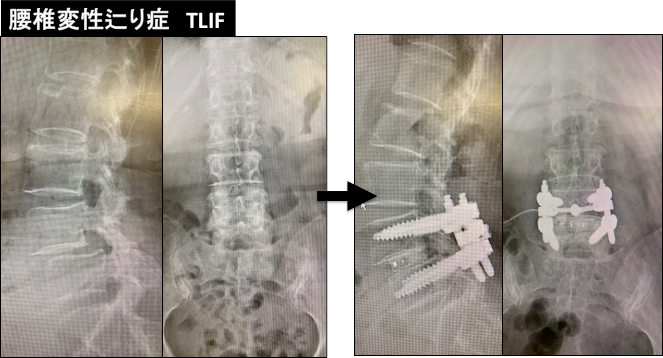

また、術後再狭窄や隣接椎間障害、固定術後偽関節症だけでなく、医原性後弯症に対する再手術も躊躇なく行っており、成績は良好です。患者さんから、一度脊椎手術を受けたら二度と受けられないのではないかという悩みをよく相談されますが、そんなことは全くありません。疼痛の原因を徹底的に究明して、症状緩和に努めています。

❹ 頚椎固定術
前方固定術または後方固定術を行っています。時に前後方固定術を併用します。首垂れ症や脊柱変形、上位頚椎疾患に対しても積極的に治療しています。


❺ 原発性・転移性脊椎腫瘍、脊髄腫瘍に対する手術
原発性背椎腫瘍に対しては、転移の有無などにもよりますが、原則根治を目指して各種椎体切除術を行います。術前には腫瘍を栄養する血管の塞栓術や、術中の他臓器への処置なども含めて他科との連携が必要になります。

転移性脊椎腫瘍による強い疼痛・麻痺に対しては、主科の医師との連携のもと、手術加療を検討します。特に麻痺が生じている場合は緊急手術も積極的に行っています。早急に対応すれば、麻痺の改善が期待できます。また、手術による日常生活動作の向上は、術後の補助療法を受ける機会を増やして間接的な延命効果を期待することができます。


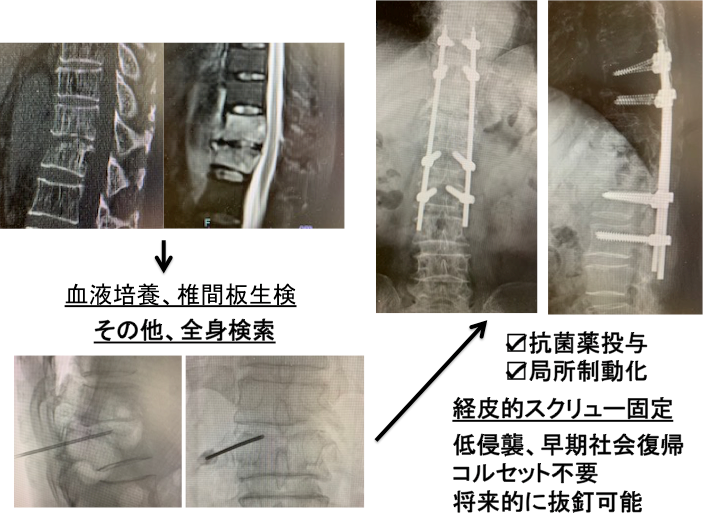
❻ 化膿性脊椎炎に対する治療
感受性がある抗菌薬の投与と安静による保存的加療が原則ですが、感染のコントロールが難しい場合は手術加療を検討します。後方からの経皮的スクリュー固定という最小侵襲手術を行うことが多いですが、椎体破壊が強い場合や、高度の膿瘍形成が認められる場合は、前方掻爬・再建を行います。

❼ 椎体骨折による治療
若年者では交通事故や転落事故などの高エネルギー外傷にて椎体骨折が生じますが、高齢者では骨粗鬆症に伴う椎体骨折が軽微な外傷で生じることがあります。コルセットや投薬といった保存的加療が原則ですが、下肢症状を伴うものや活動性が著しく低下している症例には外科的加療を検討しています。経皮的にセメントを注入して椎体高を復元して安定化させるBKP(balloon kyphoplasty)(下図)を症例によっては施行しています。









